Rezension vonKlassische Forschungsarbeit

Das Respiratorische Synzytialvirus (RSV) und das Humane Metapneumovirus (HMPV) sind tzwei eng verwandte Krankheitserreger innerhalb derPneumoviridaeFamilieDiese Viren werden bei akuten Atemwegsinfektionen im Kindesalter häufig verwechselt. Obwohl sich ihre klinischen Bilder überschneiden, zeigen prospektive Überwachungsdaten (2016–2020) aus sieben US-amerikanischen Kinderkliniken – mit insgesamt 8.605 Patienten – entscheidende Unterschiede hinsichtlich ihrer Risikogruppen, des Schweregrads der Erkrankung und des klinischen Managements. Diese Studie verfolgte ein aktives, prospektives Design mit systematischer Entnahme von Nasen-Rachen-Abstrichen und Testung auf acht respiratorische Viren und liefert damit den ersten groß angelegten Vergleich aus der Praxis für Kinderärzte. Durch die Analyse von Hospitalisierungsraten, Aufnahmen auf Intensivstationen, Beatmungsbedarf und verlängerten Krankenhausaufenthalten (≥ 3 Tage) etabliert sie eine wichtige epidemiologische Ausgangsbasis vor der Intervention für die Ära neuer RSV-Impfungen (z. B. mütterliche Impfstoffe, langwirksame monoklonale Antikörper) und schafft einen Rahmen für die zukünftige Entwicklung von HMPV-Impfstoffen.
Wichtigste Erkenntnis 1: Unterschiedliche Hochrisikoprofile
-RSV betrifft vor allem Säuglinge:Das mittlere Alter bei Krankenhausaufnahme betrug lediglich 7 Monate, wobei 29,2 % der aufgenommenen Patienten Neugeborene (0–2 Monate) waren. RSV ist eine der Hauptursachen für Krankenhausaufenthalte bei Säuglingen unter 6 Monaten, wobei der Schweregrad umgekehrt proportional zum Alter ist.
-HMPV zielt auf ältere Kinder und Kinder mit Begleiterkrankungen ab:Das mittlere Alter bei Krankenhausaufenthalt betrug 16 Monate, wobei Kinder über einem Jahr stärker betroffen waren. Auffällig war, dass die Prävalenz von Grunderkrankungen (z. B. kardiovaskulären, neurologischen, respiratorischen Erkrankungen) bei HMPV-Patienten (26 %) mehr als doppelt so hoch war wie bei RSV-Patienten (11 %), was ihre erhöhte Vulnerabilität unterstreicht.
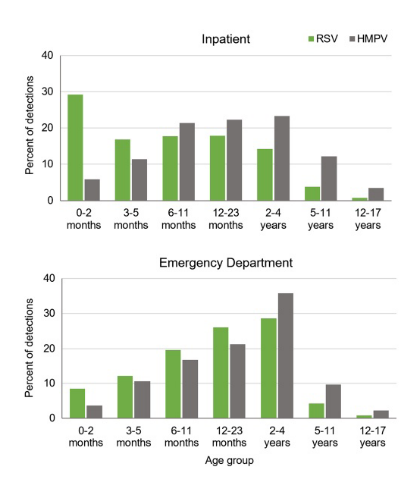
Abbildung 1. Altersverteilung der Notfallaufnahmen und Krankenhausaufenthalteim Zusammenhang mit RSV oder HMPV
bei Kindern unter 18 Jahren.
Wichtigste Erkenntnis 2: Differenzierung klinischer Präsentationen
-RSV äußert sich durch ausgeprägte Symptome der unteren Atemwege:Es besteht ein starker Zusammenhang mit Bronchiolitis (76,7 % der stationär behandelten Fälle). Zu den wichtigsten Indikatoren gehören:Einziehungen der Brustwand (76,9 % der stationären Patienten; 27,5 % der Notaufnahme)UndTachypnoe (91,8 % der stationären Patienten; 69,8 % der Notaufnahme), beide deutlich häufiger als bei HMPV.
-HMPV geht mit einem höheren Fieber- und Lungenentzündungsrisiko einher:Bei 35,6 % der hospitalisierten HMPV-Patienten wurde eine Lungenentzündung diagnostiziert – doppelt so häufig wie bei RSV.Fieber war ein häufigeres Symptom (83,6 % der stationären Patienten; 81 % der Patienten in der Notaufnahme).. Zwar treten respiratorische Symptome wie Keuchen und Tachypnoe auf, diese sind jedoch im Allgemeinen weniger schwerwiegend als bei RSV.
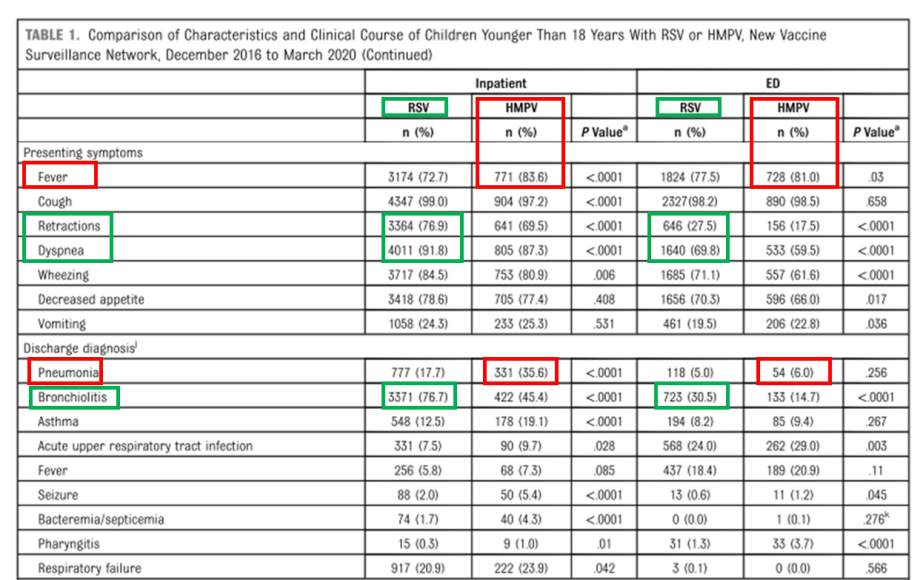
Abbildung 2.Vergleichende Merkmale und klinischeKursVergleich von RSV und HMPV bei Kindern unter 18 Jahren.
Zusammenfassung: RSVVerursacht vorwiegend schwere Erkrankungen bei jüngeren Säuglingen, die durch erhebliche Atemnot (Keuchen, Einziehungen) und Bronchiolitis gekennzeichnet sind.HMPVBetrifft häufiger ältere Kinder mit Begleiterkrankungen, geht mit ausgeprägtem Fieber einher, birgt ein höheres Risiko für Lungenentzündung und löst oft eine breitere systemische Entzündungsreaktion aus.
Wichtigste Erkenntnis 3: Saisonale Muster sind wichtig
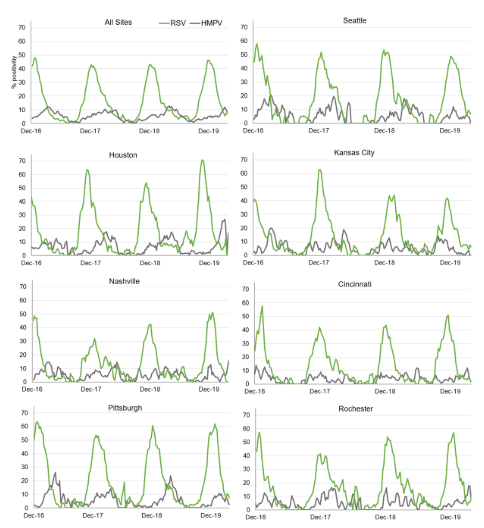
-RSV hat einen frühen, vorhersehbaren Höhepunkt:Seine Aktivität ist hochkonzentriert und erreicht typischerweise ihren Höhepunkt zwischenNovember und Januardamit stellt es im Herbst und Winter die größte virale Bedrohung für Säuglinge dar.
-Die HMPV-Werte erreichen ihren Höhepunkt später und weisen eine größere Variabilität auf:Ihre Saison setzt später ein und erreicht ihren Höhepunkt üblicherweise im JahrMärz und Aprilund weist erhebliche Schwankungen von Jahr zu Jahr und von Region zu Region auf, wobei es oft als „zweite Welle“ nach dem Rückgang von RSV auftritt.
Abbildung 3.Insgesamt und standortspezifisch PCR-positiveRaten für RSV und HMPV bei Kindern unter 18 Jahren mit akuten Atemwegsinfektionen (ARI), die zu Notaufnahmen und Krankenhausaufenthalten führten.
Prävention und Versorgung: Ein evidenzbasierter Aktionsplan
-RSV-Prophylaxe:Es stehen mittlerweile Präventionsstrategien zur Verfügung. Im Jahr 2023 genehmigte die US-amerikanische Arzneimittelbehörde FDA einen langwirksamen monoklonalen Antikörper (Nirsevimab), der Säuglinge in den ersten fünf Lebensmonaten schützen kann. Darüber hinaus werden durch eine RSV-Impfung der Mutter wirksam schützende Antikörper auf Neugeborene übertragen.
-HMPV-Prophylaxe:Derzeit gibt es keine zugelassenen vorbeugenden Medikamente. Mehrere Impfstoffkandidaten (z. B. der RSV/HMPV-Kombinationsimpfstoff von AstraZeneca) befinden sich jedoch in klinischen Studien. Eltern wird empfohlen, sich über Aktualisierungen der Gesundheitsbehörden auf dem Laufenden zu halten.
Bei Auftreten eines dieser Warnzeichen sollten Sie umgehend einen Arzt aufsuchen:
-Fieber bei Säuglingen:Temperatur ≥38°C (100,4°F) bei einem Säugling unter 3 Monaten.
-Erhöhte Atemfrequenz:Bei Säuglingen im Alter von 1-5 Monaten liegt die Atemfrequenz bei über 60 Atemzügen pro Minute, bei Kindern im Alter von 1-5 Jahren bei über 40 Atemzügen pro Minute, was auf eine mögliche Atemnot hinweist.
-Niedrige Sauerstoffsättigung:Bei einem Abfall der Sauerstoffsättigung (SpO₂) unter 90 % handelt es sich um ein kritisches Anzeichen für eine schwere Erkrankung, das in der Studie bei 30 % der RSV- und 32,1 % der HMPV-Patienten im Krankenhaus beobachtet wurde.
-Lethargie oder Fütterungsschwierigkeiten:Auffällige Lethargie oder eine Verringerung der Milchaufnahme um mehr als ein Drittel innerhalb von 24 Stunden können ein Vorbote von Dehydration sein.
Obwohl sich RSV und HMPV in Epidemiologie und klinischem Bild unterscheiden, bleibt die genaue Differenzierung in der Patientenversorgung eine Herausforderung. Darüber hinaus geht die klinische Bedrohung über diese beiden Viren hinaus, da auch Erreger wie Influenza A und eine Vielzahl anderer viraler und bakterieller Pathogene die Gesundheit der Bevölkerung gefährden. Eine zeitnahe und präzise ätiologische Diagnose ist daher entscheidend für eine angemessene unterstützende Behandlung, die effektive Isolation von Erregern und die rationale Ressourcenverteilung.
Vorstellung des AIO800 + 14-Pathogen-Kombinationsnachweiskits (Fluoreszenz-PCR)(NMPA, CE, FDA, SFDA zugelassen)
Um dieser Nachfrage gerecht zu werden,Eudemon™ AIO800 Vollautomatisches Nukleinsäure-Nachweissystem, kombiniert mit einem14-Pathogen-Atemwegspanelbietet eine transformative Lösung – die echte„Probe rein, Antwort raus“Diagnose in nur 30 Minuten.
Dieser umfassende Atemwegstest erkenntsowohl Viren als auch BakterienAnhand einer einzigen Probe können medizinische Fachkräfte an vorderster Front sichere, zeitnahe und gezielte Behandlungsentscheidungen treffen.
Wichtige Systemfunktionen, die für Ihre Kunden relevant sind
Vollautomatisierter Arbeitsablauf
Weniger als 5 Minuten praktischer Zeitaufwand. Kein Fachpersonal für Molekularbiologie erforderlich.
- Schnelle Ergebnisse
Eine Bearbeitungszeit von 30 Minuten unterstützt dringende klinische Situationen.
- 14Multiplex-Erkennung von Krankheitserregern
Gleichzeitige Identifizierung von:
Viren:COVID-19, Influenza A & B, RSV, Adv, hMPV, Rhv, Parainfluenza Typ I-IV, HBoV, EV, CoV
Bakterien:MP,Cpn,SP
-Lyophilisierte Reagenzien, stabil bei Raumtemperatur (2–30 °C)
Vereinfacht Lagerung und Transport und beseitigt die Abhängigkeit von der Kühlkette.
Robustes Kontaminationsvermeidungssystem
11-stufige Maßnahmen zur Vermeidung von Kontaminationen, darunter UV-Sterilisation, HEPA-Filtration und ein geschlossenes Kartuschensystem usw.
Die schnelle und umfassende Erregeridentifizierung ist grundlegend für die moderne Behandlung von Atemwegsinfektionen bei Kindern. Das AIO800-System mit seinem vollautomatisierten, 30-minütigen Multiplex-PCR-Panel bietet eine praxisnahe Lösung für den Einsatz in der klinischen Praxis. Durch die frühzeitige und präzise Erkennung von RSV, HMPV und anderen wichtigen Erregern ermöglicht es Ärzten, gezielte Therapieentscheidungen zu treffen, den Antibiotikaeinsatz zu optimieren und eine effektive Infektionskontrolle umzusetzen – und verbessert so letztendlich die Patientenversorgung und die Effizienz im Gesundheitswesen.
#RSV #HMPV #Schnell #Identifikation #Atemwege #Erreger #Probe-zu-Antworten#MakroMikroTest
Veröffentlichungsdatum: 02.12.2025